��������
����16�ꡣ����6���·������������ಡ�����Ҽ��ȱ�𡢷����ȱ�𡢶�������δ�ա�4��ʱ�����Ϻ�����ҽԺ�ж������ܷ������������ζ�����ѹ����ҩ�����ơ�2022�꿪ʼ������������̹�������ξ���ϵ��ҽ���뻼����������ҽԺ�жԿ�֧ԮЭ����ҽ��ҽ�������������ơ�22��8��1�գ�������Ժ��8��22�������Ҽ��ȱ����+��Բ���+������������������ECMO֧�֣����ζ�����ѹʼ�ղ����⣬ECMO�������ѡ�9��1��ǿ�г�������ѭ��˥�ߣ�������Чȥ����
ҽ�ƹ������鼰�����������
������ǰ��ҽ���������ì�ܱȽϼ��ң���ί�б���ʦ���빵̸ͨ�У�˫��Э��һ��ѡ�����Ϻ���˾�������������м�������ѡ������Դ˾���������ģ���ѡ˾���������ߴ���������������磬��ǰ�����㡢������ǰû�в鷿û�вμ���ǰ���ۡ�����Ԥ���������������ECMO Ӧ�����ѽڡ�ֹѪ�����ȹ����������е�ͨ��������ί�ٱ���ʵ����账�����е��ڼ�������кͼ����˳�ͥʱ�����Ͽɣ�Ҳ��δ���϶��ġ����У������������ڣ�������û����Ӧ֢���Ƿ���ڽ���֢��
��Ӧ֢�ͽ���֢��ͬһöӲ�ҵ��������棬��������һ���£����������ܲ����������嵽���������ǻ����ζ�����ѹ�Ƕ����ͻ��������ͣ������;������������;Ͳ��������������жϲ������£��ٴ�ָ�϶Դ�Ҳû��һ����ȷ�ı������ָ��϶࣬��Ҫ�ۺϿ�����������Ϊ��������ȱ�����ζ�����ѹ��û�л��⣬������Ľ���Ѿ�֤���������͡�����������ֲ���ҽ�����ڹ��������ɣ��ж�ҽ����Ϊ��û�й�����Ҫ����ǰ���ص���ǰ��ҽ���ж��ǻ����Ƕ����ͽ���ѡ��������û�д�������д������������أ�
������Ժ��ҽ�����ǰ���������ʳ���飬��鷢��˫�������������Vmax1.9m/s��������Vmax1.0m/s��������ҽ�����ж����������������ٴ�ҽ���漴�ְ��������ĵ��ܼ�飬������Ϊ�߱�������Ӧ֢�������������ĵ��ܼ������Щ��Ŀ��

��Ҫָ���У�����ǰQp/QsΪ2.48��ȫ������Ϊ447.01dyn*s*cm-5
(5.59wood)������3L/min,20min��Qp/QsΪ5.52(>2.5������������,ȫ������Ϊ178.29dyn*s*cm-5(2.23wood)������ҽ���ж�����������Ӧ֢��Ҫ֤�ݣ�����Щָ�겢��ȫ�棬����������Ҫָ��û�м�⣬���磺
1��û�н����˶�����
���й��ζ�����ѹ���������ָ�ϡ�2021�棨�³ơ�ָ�ϡ����Ƽ���������PH��ͯ���ķ��˶������6MWT�������˶�����������Ч����Ԥ��1B������2020��ESCָ��Ҳָ������PAH����Ӧ�����˶��������ų���������p41����������������PAH��PVR����wood�����˶��������Ͷ��½��Ļ��ߣ��������з����պ�����p7�� ������PVR����.59����Ҫ�����˶��������ų�������ҽ��û�м�⡣���ݼ������䣬����ƽʱ���ٳ��ţ�ż��������һ�ξ�Ҫͣ������Ϣ������ȫ���ܴ����˶��е�����һ��������Ϊ�������ɡ�
2��û�в���PAWP��Rp/Rs
��ָ�ϡ�ָ������CHD‑PAH ���߱������PAWP������ëϸѪ��Шѹ��PAWP����ֵ���ж϶����Ի��ǹ�����PAH������Ҫ�ο����塣ҽ��û�в���PAWP��Ҳû�м����Ѫ����������ѭ��������ֵ��Rp/Rs����
�ٴ��ϣ���ν������ͺ�������PAH��ȫ�ֿ�������ͳһ������ָ�ϡ��Ƽ����������ٴ����֡�Ӱ��ѧ����Լ�Ѫ������ѧָ���ۺ���������ָ����1C���������߾��й�����ָ���ĸ���ָ��������һ��ͳ�Ʊ���
|
ָ�� |
֧�ֶ����� |
֧�������� |
|
���䡢16�겡ʷ���������IJ� |
|
✔ |
|
�ij�˫����� |
|
✔ |
|
������� |
|
✔ |
|
������ƫ |
|
✔ |
|
���ҷʴ� |
|
✔ |
|
�����Ҳ��� |
|
✔ |
|
Pp/Ps>2/3 |
|
✔ |
|
PVR 5.59WU>5 |
|
✔ |
|
��ѹ(��PAWP)9 |
|
✔ |
|
������PVR2.23 |
✔ |
|
|
Qp/Qs>1.5 |
✔ |
|
|
Rp/Rs�Ƿ�<0.3 |
δ��δ֪ |
|
|
ҩ�������������� |
||
|
PAWP |
||
|
�˶����� |
||
���Կ�������Ȼ����ָ�����ì�ܣ��������ָ����֧�������͵�
��
�й���һ�㣬���������û��ֱ�������жϣ�ֻ��ָ��ҽ������������ǰ�����жϲ�����֪�������������������ı�����
������������Ժʱ��16�꣬�����ಡ����ɥʧ���õ�����ʱ�����˴ξ�ҽ��ǰ���ʾ�ζ�����ѹ�����ζ���ѹ����������ѹ��ӽ���ȫ��������5.59~2.23wood)�����䲡���Ƿ����ڶ����ͻ������ͣ���ǰ������������ȷ�����ж�������Ӧ֢���������ռ�Ԥ��Ч���ȣ�Ҳ���������߽��и�֪��֪��ѡ��������в������ϣ�ҽԺ�����Ʊ����������ĵ��ܼ�������ƶ���������������Ҽ��ȱ�������������Σ���Բ��գ�ECMO �����������ǰ���ۣ��������ո�֪����ǰ��������������ٴ����ƹ淶Ҫ�����ڱ����������˱����������������ಡ��������ؾ��������ʾ��ζ�����ѹ�������ڣ���֮���ξ���ʱ�����Ȳ����ص��ר���ԡ�����Է����������������ಡ�ζ�����ѹ���ͼ���ǰ��֪�Լ�������������ص��ƶ������������Ʒ���Ŀ�ġ�Ԥ����������ĸ�֪δ���������ȷ���أ���ʾҽ���ڶԱ������˵���ǰ����Ľ�һ�����͡���ǰ����������Ӧ֢����������֪������ڲ��㡣��
�������û��ֱ�ӻش𱾰������齹�㣬ʵ���ź������Ӽ�����Ϊԭ������С������~��Ҫ֮���������������ƺ�����Ϊ����������Ӧ֢�ģ�����ԭ����������ôС�������Լ��������������������˳�ͥ��֤��ͥ���У��ڱ��ߵ�ѯ���£������˸������Լ����жϣ���Ϊ�����ζ�����ѹԭ���ϻ������ڶ����ͣ����Ѿ��dz��ӽ��������ˡ������õ��жϱ���2015��ġ���ͯ�θ�ѹ���������ר�ҹ�ʶ�����³ơ���ʶ�����ı�6��
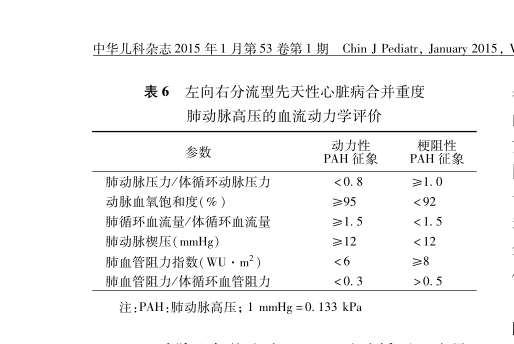
����6��ָ�꣬������һ������
��1��ָ�꣬�ζ���ѹ��/��ѭ������ѹ����ֵ���������ĵ��ܼ�����ݣ���������ѹ95/59(71)mmHgʱ�����ζ���ѹ95/40��58��mmHg�����ζ���ѹ��/��ѭ������ѹ����ֵΪ95/95������1��������˵��û�г�������1������һ�ֱ�ͨ��˵��������ָ�������͵IJο�ֵ����1�������͵IJο�ֵ�ǣ�0.8�������ı�ֵ��Ȼû�г���1�����붯������ȣ���Ȼ�������͡�
��2��ָ�꣬����Ѫ�����Ͷȣ��G������ָ��ο���ֵ��С��������δ�����ۡ�ʵ�����ǵĽ���ҽ�����ĵ��ܼ��ʱ��õĶ���Ѫ�����Ͷȳ���95��֧�ֶ����͡���Ѫ����������Ӧ֢�жϵ����壬���������˶����������������Ǿ�Ϣ״̬�µ�Ѫ�����˶�����������ͨ��6min������������⣬6����֮�ڣ��������ܲ��ж����ף��˶�����û�е���Ѫ֢��ҽ����û�����˼�顣
��3��ָ�꣬��ѭ��Ѫ����/��ѭ��Ѫ����������ǰQp/QsΪ2.48������1.5������ָ��֧�ֶ����͡�
��4��ָ�꣬�ζ���Шѹ��mmHg��,��дΪPAWP������ʶ��ָ��������APAH-CHD�ķ�չ���ڣ�PAWP������12����������15��Ϊ��϶�����PAH����Ҫ����֮һ������APAH-CHD���ڣ�PAWP������12������Ϲ�����PAH�ı�Ҫ��������ҽ��δ����ָ�꣬��ֱ���жϡ���������ʶ��Ҳ��ָ���������ξ�����խ�����������������ȵ�����£�PAWP�����ķ�ѹ��������������ĵ��ܼ����ʾ����ѹΪ9/2��5������С��12��֧�������͡�
��5��ָ�꣬��Ѫ������ָ����WU��m2������дΪPVRI�����ݻ���������161cm������32Kg�����������,��������PVRIΪ7.66������ָ�궯���͵IJο�ֵ��6����������8��6-8֮�����м�״̬��7.66��Ȼ�ﲻ�������ͣ�������֧�ֶ����ͣ��ǽ��ڶ����ͺ�������֮�䣬���ӽ������͵�һ���ٽ�״̬��
��6��ָ�꣬��Ѫ������/��ѭ��Ѫ����������дΪPVR/SVR����Rp/Rs���硶ָ�ϡ���������Rp/Rs�Ǻ��� CHD-PAH ����ָ������Ҫָ�����������͵IJο�ֵ�ģ�0.3�������ͣ�0.5��ҽ����δ����ָ�ꡣ
�����˸��ݱ�6��ָ��������Ϊ������һ���ڽ������ԣ���û�дﵽ�����Ե�״̬�����߶Դ��в�ͬ���������6��ָ�꣬��2��ָ����������ڶ����ͣ���δ�ܽ�һ����飬������Ҳδ�����ۣ���ָ��ɲ����ǣ�ʣ��5��ָ�꣬��1��ָ��֧�������ͣ���3��ָ��֧�ֶ����ͣ���4��ָ��û�м�飬����ѹ����Ļ���֧�������ͣ���5��ָ���������֮�䣬���ӽ������ͣ���6��ָ��û�м�⡣6��ָ�����������������͵���Ͽ����Ը��������Dz����ų����ӱ�������;�֤������˵�����ָ��û�м��������ڱ��棬Ӧ�����Ա��治�����ƶ�����Ӧ�ƶ�Ϊ�����ͣ��Ӷ��϶�����û����Ӧ֢�����ڽ���֢��
����ķ�����������Ӧ֢���ӽ���֢�ĽǶ������������������ȷ�Ľ���֢��
1����ɭ�����ۺ�֢
��ɭ�����ۺ���(Eisenmenger syndrome��ES)��ָ�ڸ�����������Ѫ�ܻ����У�����ѪҺͨ�����ڻ������쳣ͨ�����������ҷ�������ʹ�ζ���ѹ�����ߣ����ζ���ѹ�ﵽ����ѭ��ѹ��ʱ���Ͳ���˫����������һ�ֲ��������ۺ�����
������ǰ�����ɫ���Ϸ��ڣ�����֫����礣�ҽ�����Ͽɣ�û����ϣ��������Ķ�ͼ��ʾ˫����������ĵ��ܼ����ѭ���ͷ�ѭ������ѹ������ȣ��Ѿ����ڰ�ɭ�����ۺ�֢��ҽ�����Ͽɣ�û����ϣ�����ʱ������ķ����Ѿ���Ϊ�����Ҽ�ѹ��ͨ�������ܽ���ȱ�����������������ȷ�Ľ��ɡ�
2����Ѫ��������PVR��>4.6 WU��Ϊ��������
��ָ�ϡ��������Ƽ����˵������������2015��ESC/ERC PHָ��ȷ����CHD‑PAH����ָ��ΪPVR<2.3 WU��PVRI <4 WU��m2����PVR�� 2.3~4.6 WU ��
PVRI 4~8 WU��m2����Ҫ���廯�ж�����PH�ı��Ƿ���档�� PVR>4.6 WU��PVRI>8 WU��m2��Ϊ��������������������ǰPVRΪ
5.59�������������ɡ�
������Ϊ������һ������ֱ����صIJ������������������������Ӧ֢�ͽ���֢������ȷ���жϣ����ź�������û�С���Ȼ�����˳�ͥʱ�Դ������˻ش𣬵����ڳ�ͥ���ڼ����������֮�����˳�ͥ���������ݲ����ܸ�����������ͻ���ʶ������˵Ļش���������ǰ��Ļش𣬿��Բ�����
������Ӧ֢������֢�ĶԿ����ڼ��ң�������Ҫά���Լ��ļ�������������ܸ�����������Ļش𡣵������һ����Ժͻ��Ļ��⣬���Ƿ��֣������˻��DZ�������Լ�����ġ����ڳ�ͥʱ����ἰ���������Ҹ�ѹ������ѭ��ѹ���ߡ����ݴ���Ϊ���ر�ȱ���ԭ�����ڵ��������������£�������귵��Ҳ������������������ʱҲ,���������ķ����������ߵ��ӣ�����������Ѫ��������ѹ����������������˥�ǿ���Ԥ���ġ��й���һ�����������ƣ�����ʶ����Ҳ�в��������ӳ���Ԥ������ȱ��Ĵ��ڶ��ڴ����������ģ�����������ѹ����������ʱͨ�������������һ���̶ȵļ�ѹ���ã��������ڻʱ�ɻ���ζ���ѹ���ļ������ߣ���������ά����Ч��������������ṩ��֯�㹻�Ĺ�ע����������ˣ����ڴ����Ҫ��ϸ���� PAH �γɵ�ԭ����ȷ���� PAH���ʵ����ۣ��м�äĿ������ƾ������������ʼ����˶���ἰ������ǰ���������Ҹ�ѹ�IJ��飬��ʵ�����ı����˲�Ӧ�ر�ȱ��Ĺ۵㣬�����Dz�Ӧ����������Ӧ������أ��������������ܿ��Ƶ�����˥�ߡ�
�������
�����˻ش�˫��ѯ�ʽ������������ij��������ȶԻ��������Ľ������ź���ͬʱ��ͥ˵������Ȼ��������ǽ�����~��Ҫ֮�䣬�������˸������ڴ�Ҫ����Ϊ�����˲����Ʒ��Լ��ļ�����������������IJ���˵�������Ǽ��ޡ����ߴ��������Դ˱�ʾ��л��ͨ�������˳�ͥ��֤��ͨ��˫����ѯ�ʺͼ����˵Ľ��ͣ����ٶԱ���������Ӧ֢����֢��������ʽ����������Ȼ���IJ��γ����Լ����жϡ�����һ���о�ͻ���˼���������о�ҽ���е�ͬ�����Ρ�˫���������ߣ�����ά��ԭ�С�
ʹ��˼ʹ֮�����ѵ
����һֱ��Ϊҽ��������������ú�����ʵ�飬�ɹ��������Ǽ�����ͻ�ƣ�ʧ����Ҳ�ֲ���ҽԺ�����Ǽ���ֱ�۵ĸ��ܡ�������Ϊ��ʦ����Ȼ������ô˵��������ͬ����Ϊ��ҽ���ڻ�������Ĵ����ϲ�������������4���ڳ���ҽԺ��һ������ʱ��ֻ���˶������ܣ���ȱ��������һ����ΪʲôҪ�����������ǵ��Ļ������ܲ�����˾��Ѫ������ѧ�ı䡣������Ժʱ�����Ѿ�16���ˣ���4��ʱ�ֹ���12�꣬����ܸ�����ǰ����������������������Ѿ�ʧȥ����õ�����ʱ������ʱ����Ҫ��������ǰҲӦ�ý����������ļ�鶼��һ�飬��һ��ȫ�������������ȫ���������������������嵽����������ҲӦ��ѡ������ʵ�����ʽ��Ҫ������أ��ֽ�ʵʩ��������书��һ�ۣ������Ψ��������̬�ȣ����ǶԻ������ӡ���������ϧ��ҽ�����ģ�
�����DZ��ߵ�ֽ��̸����רҵ��ʿ���и��õ��������ӭָ�������ۡ�
С����֮�۸IJ�����
�����в鿴���Ӳ������֣�����һ��Wҽ����9��2��9:56���ڡ�������¼�����ĵ�5���������ζ���ѹ������֮ǰ��������һ����̽������Һ�ھֲ�Ѫ�ף��п��ֲ�����Ĥ����6-0prolene�ߴ���Ƭ��ʽ��ϣ������������ܵ�����۲���һ����Ѫ�����Խ����������֣�10:03����ɾ���ˡ�ҽ���Դ˽���˵��λ����������ߵ�ģ���¼��ҽ������ˡ���8.22����д�ġ�������¼�������11������������ӵ����ݣ���ģ�沢���ܺ������ͣ�ҽ������Ҳδ�ṩ֤��֤������һλ������һ��ļ�¼���ʷ�Ժͬ�⽫�öμ��ؼ��롶������¼����Ϊ��������ύ�������ü���˵�����������˹����Һ�ڣ��������Ĺ����ϰ��������ϵ���ź����ǣ����ܷ�Ժ����ȷ���������������Դ���δ�����ۡ����ڼ����˳�ͥʱ����Ա��ߵ�ѯ�ʣ������˻ش�˵��û��ʬ�첻����ȷ�����������������ϵҽ����д����֤������ҽ������Ҳ��Ի��������Ļش�ɣ�һ���о��Դ���ͬ��δ���϶�����ͻ�Ƽ���������о��Ƿ�Ҳ����һ�������ڣ�